Att leva bra med inkontinens
Om inkontinens skulle vara ett land, skulle det vara det tredje största landet i världen.
Att ta hand om någon med inkontinens kan också vara betungande för vårdgivare, oavsett om de är familj eller vårdanställda. Nästan en tredjedel av alla människor som tar hand om en äldre släkting vårdar en person som har inkontinens.25 Detta tillstånd blir ofta en psykologisk börda för vårdgivaren, då det tar upp deras tid dygnet runt.26 Prevalensen av inkontinens i långtidsvård uppskattas till mellan 50–80 procent,27 och en av de vanligaste orsakerna till att en person flyttar till en långvarig institutionell vård28.
71 %
oroar sig över att inte kunna gå på toaletten på egen hand när de blir äldre eller sjuka
67 %
oroar sig över att inte kunna ta hand om sin personliga hygien
Följaktligen kan dåligt skött inkontinens ha en stor inverkan på både livskvaliteten för de drabbade och på samhällets kostnader. En nederländsk studie uppskattade årliga kostnader för hälso- och sjukvård till 7 402 euro per patient och samhällets kostnader till 3 811 euro per patient.29 De totala kostnaderna kommer sannolikt att öka eftersom antalet individer som drabbas av inkontinens ökar. Att möjliggöra för fler människor att hantera sin inkontinens på ett för dem mer passande sätt, kommer både att förbättra livskvaliteten för patienter, minska kostnader och använda vårdgivarens tid på ett bättre sätt.
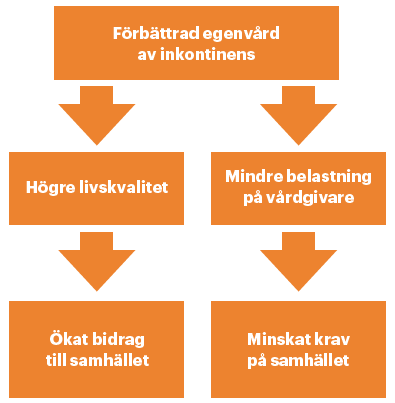
Idag har vi en bättre förståelse på hur man ska hantera inkontinens och hur god kontinensvård ser ut i syfte att förbättra den. Den modulära handboken, Optimum Continence Service Specification (OCSS) beskriver hur man bäst vårdar personer med inkontinens. Den utvecklades av en tvärvetenskaplig expertpanel och presenterades på konferensen Global Forum on Incontinence. En färsk analys uppskattar att ett genomförande av OCSS skulle kunna leda till betydande fördelar både för den enskilda patienten och för samhället. Studien tittar på de potentiella effekterna för Nederländerna och bedömer att de kostnader som är relaterade till inkontinens kan minskas med 31 miljoner euro i hälso- och sjukvården och totalt 125 miljoner euro av samhällets kostnader över en treårsperiod. I framtiden kan besparingarna till och med bli större med tanke på den åldrande befolkningen. Fram till 2030 kan en tillämpning av OCSS leda till besparingar på mellan 32–75 miljoner euro i kostnader för hälso- och sjukvård och 182–251 miljoner euro i kostnader för samhället under en treårsperiod, samtidigt som det ger stora hälsovinster hos äldre (uppskattade till 2 592–2 618 i kvalitetsjusterade levnadsår (Quality Adjusted Life Years*)).30
Fram till 2030 kan en tillämpning av OCSS leda till besparingar på mellan 32–75 miljoner euro i kostnader för hälso-och sjukvård, och 182–251 miljoner euro i kostnader för samhället under en treårsperiod.
Fler åtgärder måste vidtas för att uppnå dessa resultat. För det första måste vi öka medvetenheten om inkontinens för att se till att fler drabbade människor vågar tala om sina erfarenheter och söka hjälp.31 För det andra måste vi se till att det finns lämpliga vägar för att navigera i hälso- och sjukvården, så att inkontinens kan upptäckas och bedömas.32 För det tredje måste vi sträva efter en individualiserad kontinensvård där patientens behov är adresserade, och där de kan påverka vården, liksom de lösningar som ska användas.
22 Global Forum on Incontinence, ‘About Incontinence’, http://www.gfiforum.com/incontinence, accessed 16 January 2018.
23 S. Schultz & J. Kopec, ‘Impact of chronic conditions’. Health Reports, vol. 14, no. 4, 2003, pp. 41-53.
24 A. Grimby et al., ‘The influence of urinary incontinence on the quality of life of elderly women’, Age Ageing, vol. 22, no. 2, 1993, pp. 82-89.
25 Estimate by Essity.
26 I. Appleby, G. Whitlam & N. Wakefield, Incontinence in Australia, Australian Institute of Health and Welfare, Canberra, 2013; R. Van der Veen et al., Quality of life of carers managing incontinence in Europe, 2011.
27 F. Leung & J. Schnell, ‘Urinary and fecal incontinence in nursing home residents’, Gastroenterol Clinics of North America, vol. 37, no. 3, 2008, pp. 697–x; J. Jerez-Roig et al., ‘Prevalence of urinary incontinence and associated factors in nursing home residents’, Neurourol Urodyn vol. 35, no. 1, 2016, pp. 102-107.
28 I. Milsom et al., ‘Epidemiology of Urinary Incontinence (UI) and Lower Urinary Tract Symptoms (LUTS), Pelvic Organ Prolapse (POP) and Anal Incontinence (AI)’, in P. Abrams et al., Incontinence, 5th Edition, ICUD-EAU, Paris, 2013, pp. 15-107; P. Thomas et al., ‘Reasons of informal caregivers for institutionalizing dementia patients previously living at home: The Pixel study’, International Journal Geriatric Psychiatry, vol. 19, no. 2, 2004, pp. 127-135.
29 M. Franken et al., ‘The increasing importance of a continence nurse specialist to improve outcomes and save costs of urinary incontinence care: an analysis of future policy scenarios’, BMC Family Practice, vol. 19:31, 2018.
* De kvalitetsjusterade levnadsåren (Quality Adjusted Life Years, QALY) är ett mått på sjukdomsbördan, inklusive både kvalitet och kvantitet av levt liv. En QALY motsvarar ett år vid full hälsa.
30 M. Franken et al., ‘The increasing importance of a continence nurse specialist to improve outcomes and save costs of urinary incontinence care: an analysis of future policy scenarios’, BMC Family Practice, vol. 19:31, 2018.
31 A. Wennberg et al., ‘Lower urinary tract symptoms: lack of change in prevalence and help-seeking behaviour in two population-based surveys of women in 1991 and 2007’, BJU International, vol. 104, no. 7, 2009, pp. 887-1039; C. Shaw et a., ‘A survey of help-seeking and treatment provision in women with stress urinary incontinence’, BJU International, vol. 97, no. 4, 2006, pp. 752-757.
32 A. Wagg et al., ‘Developing an Internationally-Applicable Service Specification for Continence Care: Systematic Review, Evidence Synthesis and Expert Consensus’, PLoS ONE, vol. 9, no. 8, 2014, e104129.